Pemfigoid – blåsor och sår
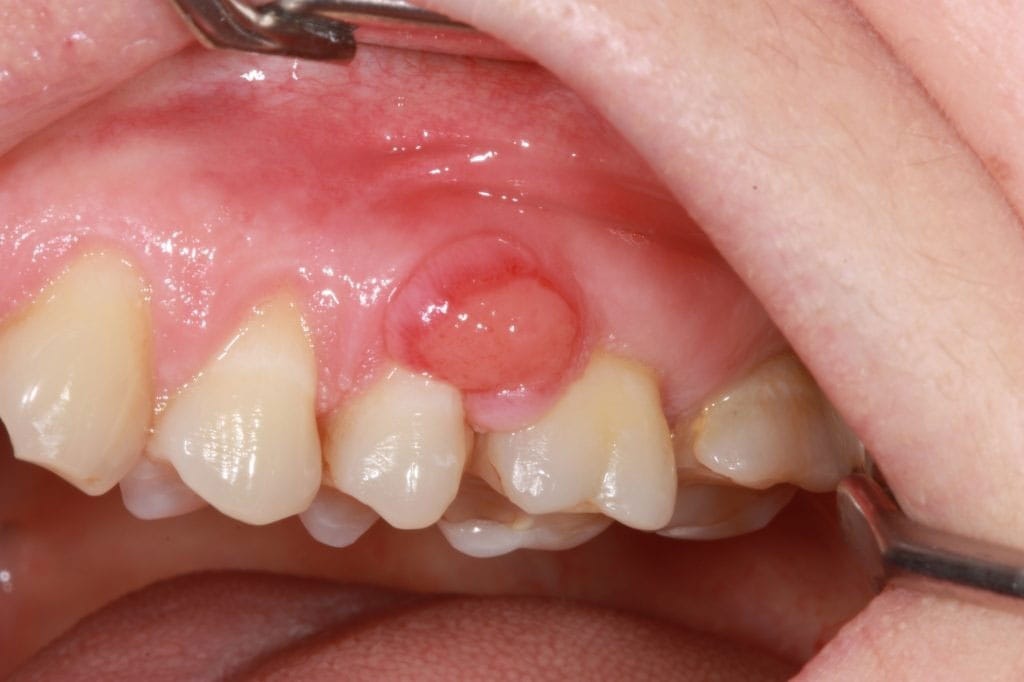
Pemfigoid är en kronisk autoimmun sjukdom som drabbar hud och slemhinnor, med slemhinnepemfigoid (MMP) som den vanligaste typen i munnen. Symptomen omfattar smärta, sår och sväljsvårigheter. Diagnos kräver biopsi och behandling innefattar munhygienoptimering och kortikosteroidgel.
Faktabladets innehåll
BAKGRUND
Pemfigoid är en heterogen grupp av kroniska, autoimmuna sjukdomar som ger symtom i form av blåsor/ulcerationer på hud och slemhinnor. Pemfigoid medför risk för stort lidande och ofta en lång behandling med flera biverkningar. Det är framförallt äldre personer som drabbas och incidensen har ökat de senaste åren.
TYPER
- Bullös pemfigoid (BP): Är den vanligaste varianten och drabbar framför allt hud och mera sällan munslemhinna.
- Slemhinnepemfigoid (eng. Mucous membrane pemphigoid – MMP). Munslemhinnan är den vanligaste lokalisationen (ca 85% av patienterna) och näst därefter drabbas ögonslemhinnan-konjunktivan (ca 65%). Även andra slemhinnor i nasopharynx, esophagus, larynx och på genitalia kan vara involverade, liksom huden.

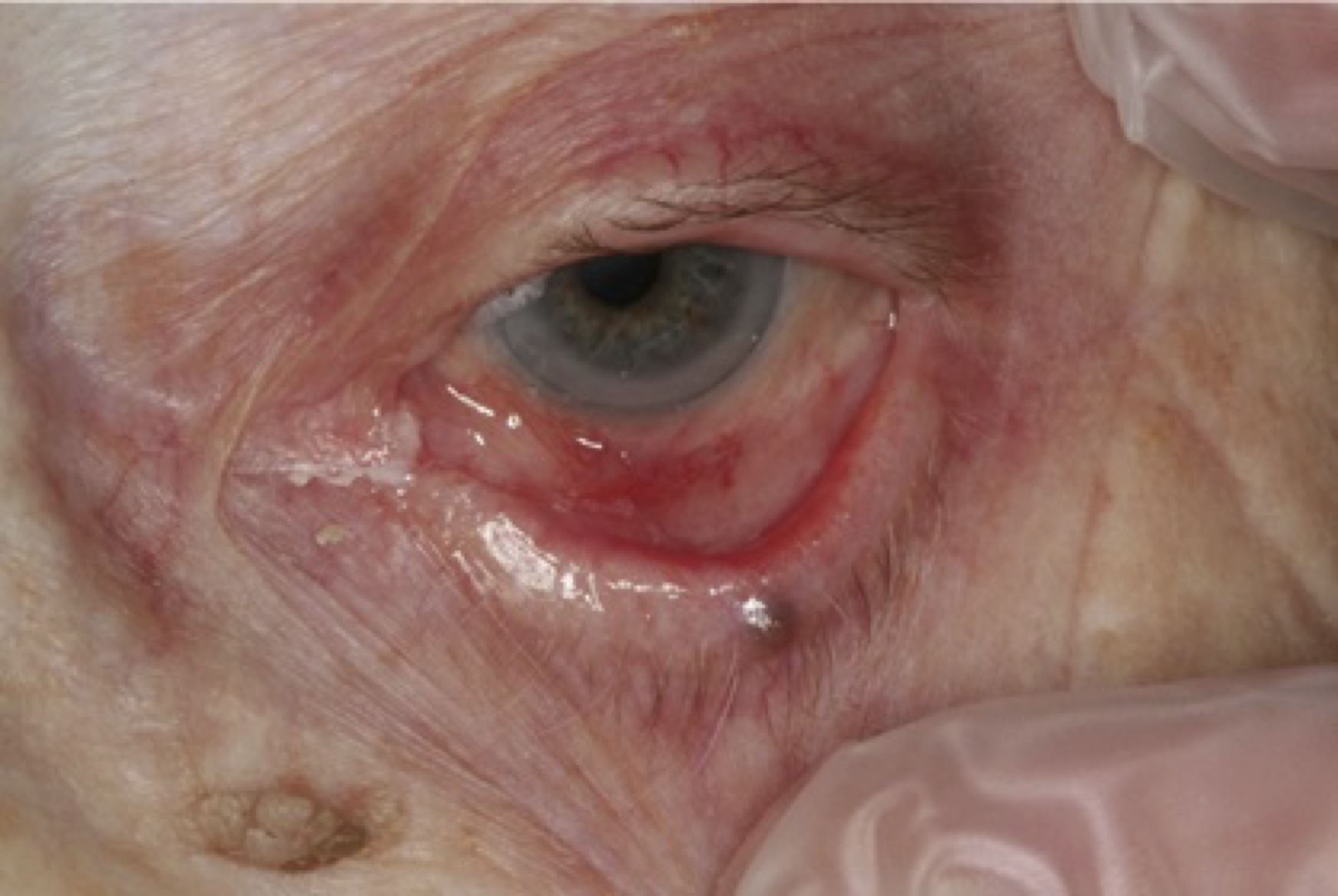
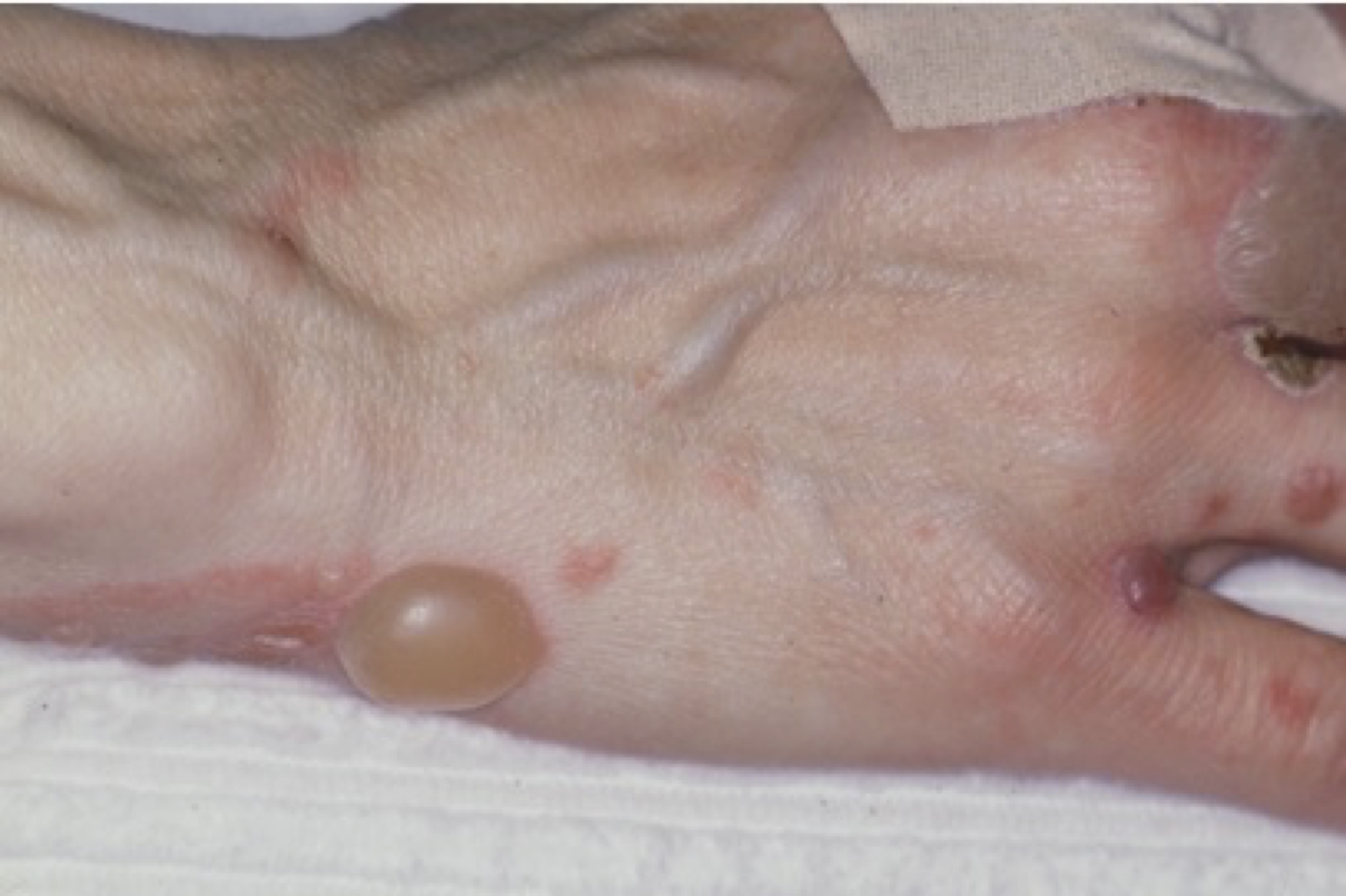
OBS! Detta dokument kommer fortsättningsvis bara att behandla tillståndet slemhinnepemfigoid (eng. Mucous membrane pemphigoid- MMP).
EPIDEMIOLOGI
- Det är svårt att i litteraturen finna säkra incidenssiffror då spridningen är stor men ett flertal studier uppvisar en incidens på ca 2 fall per 1 miljon invånare och år. Dessa siffror framstår i kliniska sammanhang som blygsamma inte minst pga förekomsten av MMP ökat under en längre tid. Orsaker till ökningen av antalet fall skulle kunna vara förbättrad diagnostik samt en allt äldre befolkning.
- De flesta är kvinnor (ca 2:1) och sjukdomsdebut sker ofta vid 60-80 års ålder. Slemhinnepemfigoid är ytterst sällsynt hos barn.
- De flesta studier visar ingen känd etnisk eller geografisk predilektion.