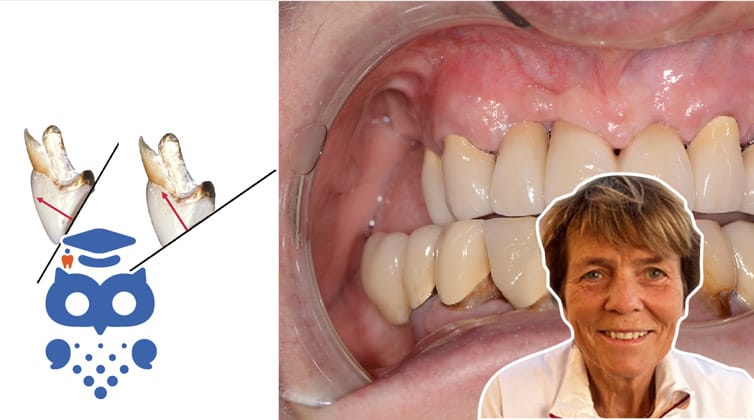
Protetisk behandling i attritionsbett
Attrition och erosion är vanliga orsaker till dentalt slitage och kräver olika behandlingsstrategier. Diagnos baseras på kliniska fynd och anamnes. Profylaktiska åtgärder, bettskena och tidig intervention kan minska risken för omfattande protetisk rehabilitering. Regelbunden uppföljning behövs.
Faktabladets innehåll
Orginaltext författad av Annika Torbjörner
BAKGRUND
Det finns flera typer av dentalt slitage varav, erosion och attrition är de vanligaste. Erosion och attrition har helt olika orsaker, och ska därmed hanteras på olika sätt. Detta gäller hela behandlingskedjan, från orsaksinriktad och förebyggande behandling till restaurativ behandling, materialval och uppföljning. De protetiska riskerna och prognosen är också olika vid attrition och erosion. Det första steget inför en behandling av dentalt slitage är därför att utröna orsaken, och den bedöms av den kliniska bilden och av anamnesen. Ofta förekommer blandformer av båda.
Attrition är vanligt förekommande i den kliniska vardagen, men det är oklart exakt hur vanligt attrition är. En översiktsartikel över studier om dentalt slitage på permanenta tänder redovisar en förekomst av slitage med exponerat dentin på 38%, men studierna som ingår i denna review har varierande upplägg. Oftast ingår både attrition och erosion och många olika typer av index har använts för att gradera graden av dentalt slitage, så frekvensen av specifikt attrition är oklar.
Studier som behandlar tekniska/ protetiska komplikationer på attritionspatienter som genomgått tandstödd protetisk rehabilitering är få . Det finns studier som visar på ökade komplikationsrisker vid bruxism och implantatprotetik i jämförelse med en kontrollgrupp. Ofta har bruxism, parafunktioner eller patologiskt tandslitage varit ett exklusionskriterium i kliniska efteruppföljningar.